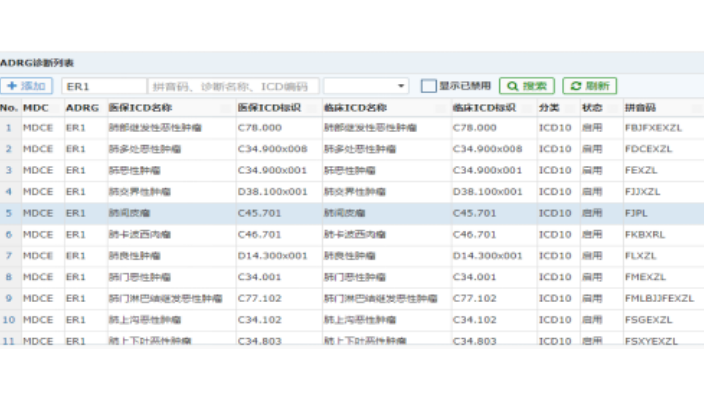
医保drg指的是按照疾病诊断进行分组,将住院病人按照患病的类型、病情的严重程度、医疗方法、个人特征、合并症、并发症等因素进行评定,并且以组为单位打包确定价格、收费以及医保支付的标准。医保drg的推出可以让患者清楚了解自己的诊断花费,也可以减少医疗资源的浪费。医保drg是医保支付方式的一个重大变革,已经在试点城市实行后续将在全国全方面推广。此前传统的医保支付方式是:只要在医保范围内,在结算时医保基金和患者按照规定的比例支付。而少数医院为了盈利,会让患者做一些不必要的检查项目,这样不仅导致患者以及医保基金多花了钱,同时也造成了浪费。医保drg的推行会将医疗标准化,根据国家规定将drg分成了618个不同的疾病组,并且对不同疾病组的医疗花费进行了标注化封顶,后续患者就有希望“用更少的钱治好病”了。莱文DRGs预分组查询包括高倍率病例提醒。山东智慧医院DRGs预分组查询系统
医保drg已经在多个城市试点,比如北京市,武汉市,天津市,沈阳市等城市,并且取得了不错的效果。医保drg适用范围:医保drg本质上就是采用一套管理工具,是以划分医疗服务产出为目标的,医保drg比较适用于急性住院的病例,能够获得更快的管理以及更好的医疗。医保drg不适用范围:门诊病历,因为门诊病历比较复杂,生病的原因有很多种,症状也各有不同;康复病历,因为每个人康复的情况都不一样;需要长期住院的病例;诊断结果以及医疗的方式都相同,但是产生的结果变异巨大的病例。四川大型医院DRG分组软件莱文DRG系统的应用有助于建立完善的医疗档案和信息管理系统。
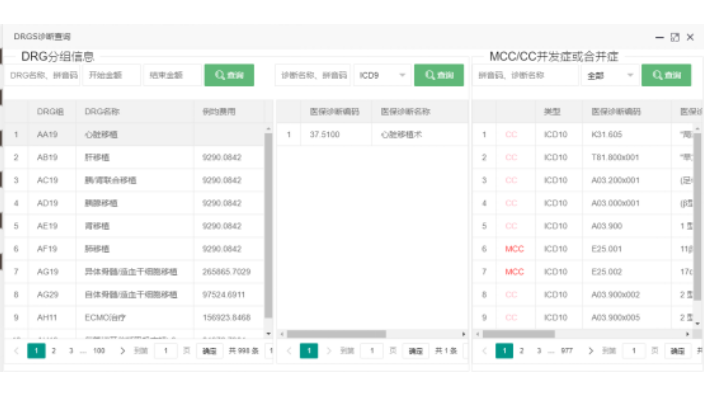
DRG是什么?有什么用途?DRG是一个三支柱系统,是指基于DRG的医保付费系统、医疗监管系统、医院管理系统。这些系统也有使用方,就是公立医疗保险机构、民办(商业)健保公司,卫生行政部门(卫健委),医院、医院管理部门以及医学会在三支柱系统下,无论是医保付费、有关部门监管还是绩效管理,均基于标尺竞争,或叫做同业比较。简单来讲,就是评判医院的医疗服务做得好与不好。到医保结算的时候,若两家医院做得同样好,拿到的额度是一样的,或者受到的监管是一样的。而“同样好”则是指治在同类疾病医疗上做得一样好,不是一类医院不能放到一起比。这就叫标尺竞争,同业比较。
使用莱文DRG系统有哪些优点?1. 增强经济透明度:莱文DRG系统可以实现收费的透明化,例如按DRG计价,避免医疗费用的不合理增长,减少收费差距,并确保医院经济效益的稳定和可持续性。2. 规范医疗服务:通过将医疗服务划分为DRG组,促进医疗服务的规范化,可以有效提高服务质量和安全性,同时减少医疗服务的不必要重复。3. 提升医疗服务效率:莱文DRG系统可以通过DRG计价等机制,鼓励医疗机构提供高效、优良的医疗服务,同时减少患者等待时间,提高医疗效率。医院应及时建立以DRG为依托的医疗质量管理体系。
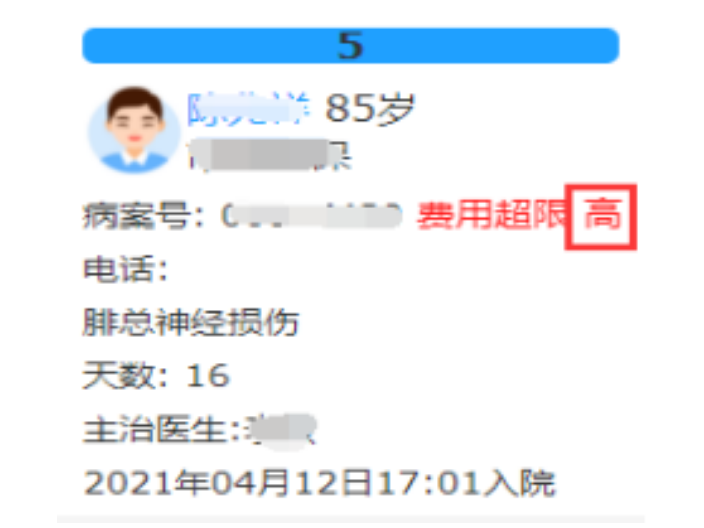
莱文DRG系统如何与医疗保险系统对接?莱文DRG系统可以与医疗保险系统对接,以便进行医疗费用的结算和报销。具体来说,当病人在医院接受医疗时,医院会将其病情和医疗行为等信息录入莱文DRG系统中,并根据系统的诊断病组(DRG)分类确定医疗费用。如果病人有医疗保险,医院可以将对应的保险信息输入系统中。然后,系统会根据诊断病组,患者的保险信息以及实际医疗费用来计算病人医疗所需费用,并生成费用报告。这些费用报告可以与医疗保险公司对接,以便对病人进行报销。医疗保险公司可以根据报告中的信息来结算病人的医疗费用,并按照保险合同规定的比例进行报销。DRG支付下医院运营管理整体解决方案,搭建院内多科室联合的自生态。大型医院DRG医保付费系统使用规范
莱文DRG评估结果必须与医疗质量评估结果结合起来,才能更具针对性。山东智慧医院DRGs预分组查询系统
面对DRG收付费变革的“来势汹汹”,医院该怎么办?建立科学绩效评价管理:长期以来,医院的绩效管理处于较落后的状态,薪酬体系的设计受限于国家政策等原因,不能根据医务工作者的实际劳务情况体现按劳分配、多劳多得的原则,且不同工作岗位的劳动强度、工作效率、技术风险差异较大,传统的绩效制度很难起到正向、科学的激励作用。因此医院应以DRG收付费变革为契机,变革内部人事制度和分配激励机制,建立以服务质量及患者满意度为中心的分配制度,通过构建科学合理的DRGs绩效评价体系,分别从科室能力评价(CMI、DRG数量、总权重数)、科室效率评价(费用消耗指数、时间消耗指数)、科室成本评价(DRG平均费用、DRG成本、DRG药占比)和科室质量安全评价(低风险死亡率、中低风险死亡率)等维度对科室和人员进行绩效考核评价,较终构建内部的正向激励制度。山东智慧医院DRGs预分组查询系统